Oparzenie przełyku
Trzyipółletni letni chłopiec (DP) przyjęty do Kliniki w trybie pilnym po spożyciu środka żrącego (preparat do udrażniania rur). Przy przyjęciu stwierdzano poparzenia na wargach i śluzówkach jamy ustnej, a badanie endoskopowe wykazało rozległe oparzenie błony śluzowej przełyku (zdjęcie 1).
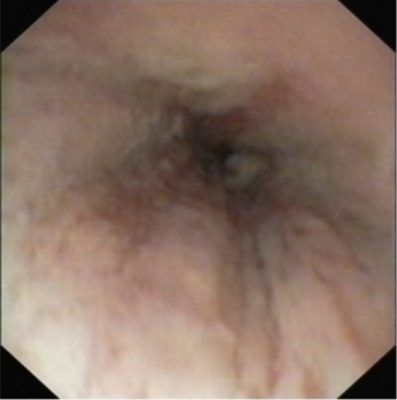
Zdjęcie 1. Kilkanaście godzin po oparzeniu: rozległe zmiany pooparzeniowe na całej długości i obwodzie przełyku w postaci szarych nie oddzielających się od błony śluzowej błon.
Zastosowano leczenie steroidami, żywienie pozajelitowe i antybiotykoterapię. Kontrolne badanie endoskopowe wykonane w 16. dobie po oparzeniu wykazało usztywnienie i pozaciąganie śluzówki przełyku, ale bez istotnego zwężenia światła przełyku (zdjęcie 2).
Zdjęcie 2. 16. doba po oparzeniu – usztywnienie i niewielkie pozaciąganie ściany przełyku.
Po 3 miesiącach pacjent zgłosił się ponownie z powodu zaburzeń połykania. Badanie endoskopowe wykazało obecność zwężenia przełyku (zdjęcie 3) – rozpoczęto endoskopowe poszerzanie przełyku.
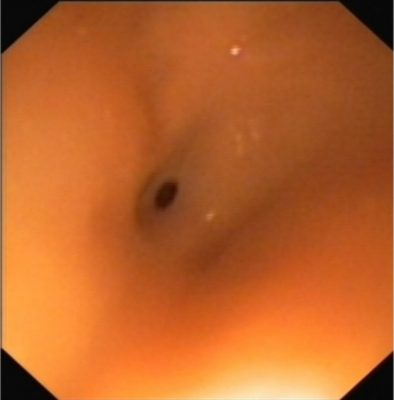
Zdjęcie 3. 3 miesiące po oparzeniu – szpilkowate zwężenie światła przełyku uniemożliwiające pasaż aparatu.
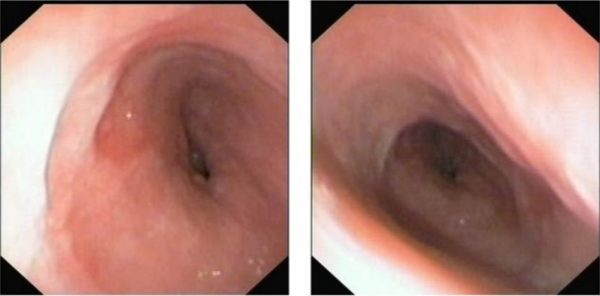
W okresie od grudnia 2007 roku do kwietnia 2010 roku wykonano 20 zabiegów poszerzania przełyku. Wobec braku skuteczności leczenia endoskopowego w maju 2010 założono protezę biodegradowalną (SUNMED) (zdjęcie 4), uzyskując całkowite odtworzenie światła przełyku.
Zdjęcie 4. 32 miesiące po oparzeniu:
A – Zwężenie przełyku przed poszerzeniem i protezowaniem.
B – Proteza biodegradowalna wprowadzona do przełyku.
C – Górny kielich protezy biodegradowalnej, widoczne odtworzone światło przełyku oraz znaczniki używane do pozycjonowania protezy w RTG.
Poprawa kliniczna utrzymywała się przez okres 10 tygodni, a po 12 tygodniach od założenia wystąpił nawrót zwężenia (zdjęcie 5) i zaistniała konieczność wznowienia endoskopowego poszerzania przełyku.
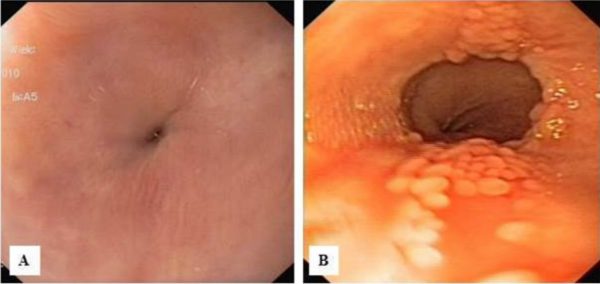
Zdjęcie 5. 35 miesięcy po oparzeniu i 12 tygodni po implantacji protezy biodegradowalnej:
A – Szpilkowate zwężenie przełyku.
B – Odcinek przełyku poniżej zwężenia z granulacją śluzówki – pozostałością po ucisku ściany przełyku przez oczka protezy.
W okresie kolejnych 11 miesięcy pacjent wymagał 9 zabiegów endoskopowego poszerzania przełyku, po których założono metalową, całkowicie pokrywaną protezę przełykową (HANNAROSTENT) (zdjęcie 6).
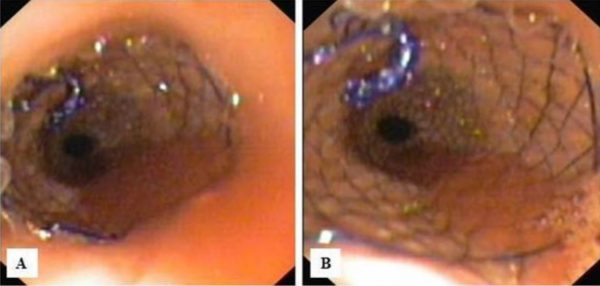
Zdjęcie 6. 46 miesięcy po oparzeniu:
A – Metalowa, w pełni pokrywana proteza HANNAROSTENT wprowadzona do przełyku.
B – Górny kielich protezy z widocznymi lejcami służącymi do repozycjonowania lub usuwania protezy.
Proteza kilkakrotnie migrowała i wymagała repozycjonowania i ostatecznie wobec braku możliwości utrzymania w miejscu zwężenia została usunięta. 4 miesiące po usunięciu protezy wystąpił nawrót zwężenia i w ciągu kolejnych 24 miesięcy pacjent wymagał 15 zabiegów rozszerzania przełyku.
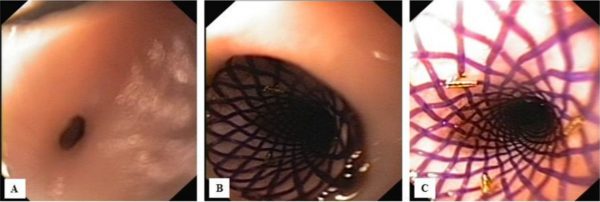
Matka pacjenta nie wyraża zgody na zastosowanie innych metod leczenia. Pacjent nadal kontynuuje zabiegi endoskopowego poszerzania przełyku (zdjęcie 7).
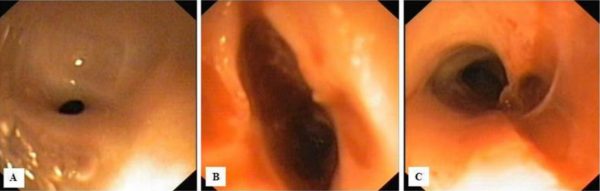
Zdjęcie 7. 74 miesiące po oparzeniu:
A – Stan przed kolejnym rozszerzaniem – bliznowate, pozaciągane zwężenie o wąskim świetle.
B – Stan po poszerzeniu.
C – Stan po poszerzeniu – rozerwanie blizny z odsłonięciem błony mięśniowej, kontrola RTG nie wykazała perforacji przełyku.
Komentarz:
Zwężenie przełyku jest typowym, późnym powikłaniem oparzenia chemicznego przełyku. W omawianym przypadku uzyskano szybkie wygojenie zmian pooparzeniowych błony śluzowej przełyku, a zwężenie pojawiło się po 3 miesiącach. Mimo długotrwałego, bardzo intensywnego leczenia nie udało się uzyskać trwałego poszerzenia światła przełyku do stopnia pozwalającego na normalne odżywianie się pacjenta. Bezpośrednio po poszerzeniu przełyku pacjent toleruje dietę zwykłą, ale w ciągu kilku tygodni tolerancja diety ulega pogorszeniu i pacjent może przyjmować dietę papkowatą, półpłynną, a ostatecznie tylko płynną. Właśnie to pogorszenie tolerancji diety jest wskazaniem do kolejnych zabiegów endoskopowych.
Każdy zabieg endoskopowego poszerzania przełyku prowadzi do rozerwania blizny i związanego z tym ryzyka perforacji przełyku. Brak skuteczności leczenia powinien skłaniać do poszukiwania innych form terapii, tym bardziej, że jest mało prawdopodobne, aby po tak wielu zabiegach endoskopowych kolejne okazały się skuteczne. Jednak w tym przypadku matka pacjenta nie wyraża zgody na kwalifikowanie pacjenta do leczenia operacyjnego, z tego powodu kontynuowane są zabiegi endoskopowe.
Autorzy:
Klinika Gastroenterologii Hepatologii i Zaburzeń Odżywiania IP – CZD: Marek Woynarowski, Violetta Wojno, Mikołaj Teisseyre, Maciej Dądalski
