To się nie strawi
Przypadek 1
Chłopiec (PZ), wiek 11 lat.
Chłopiec jedenastoletni przyjęty w trybie pilnym po połknięciu elementu zabawki. Pacjent zgłaszał zaburzenia połykania. Badanie RTG wykazało obecność okrągłego ciała obcego tkwiącego w przełyku (zdjęcie 1).
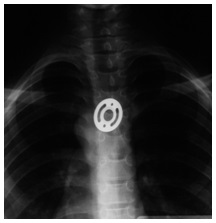
Zdjęcie 1. Ciało obce – fragment zabawki – w środkowej części przełyku.
Wykonano badanie endoskopowe, identyfikując ciało obce tkwiące w przełyku (zdjęcie 2). Ciało obce uchwycono kleszczykami typu „szczurzy ząb” i bez trudu usunięto na zewnątrz (zdjęcia 3–4). Kontrola endoskopowa nie wykazała odleżyn ani zmian na śluzówce przełyku, natomiast błona śluzowa żołądka była wyraźnie granulowana (zdjęcie 5). Wykonano test ureazowy, który potwierdził zakażenie Helicobacter pylori.

Od lewej: zdjęcie 2. Ciało obce – fragment zabawki – tkwiące w przełyku; zdjęcie 3. Ciało obce – fragment zabawki – po usunięciu; zdjęcie 4. Ciało obce – fragment zabawki – po usunięciu; zdjęcie 5. Granulacja błony śluzowej żołądka.
Przypadek 2
Chłopiec (JSz), wiek 14 miesięcy.
Chłopiec przyjęty po połknięciu metalowego guzika. Bezpośrednio po zdarzeniu chłopiec wielokrotne wymiotował. Badanie RTG wykazało obecność guzika w górnej części przełyku (zdjęcie 6). Pacjenta zakwalifikowano do pilnego zabiegu endoskopowego. W czasie intubacji anestezjolog nie uwidocznił ciała obcego. Założono endoskop i poniżej krtani zidentyfikowano guzik, który uchwycono kleszczykami typu „szczurzy ząb” i usunięto na zewnątrz (zdjęcie 7).
Kontrola po usunięciu ciała obcego wykazała odleżyny na bocznych ścianach przełyku (zdjęcie 8).
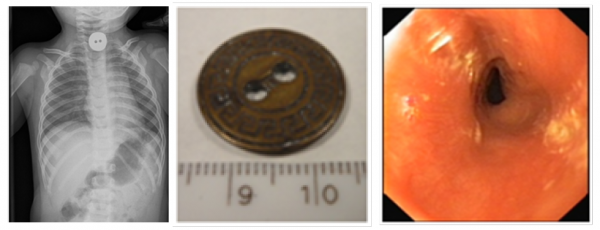
Od lewej: zdjęcie 6. Ciało obce – guzik – w górnej części przełyku; zdjęcie 7. Ciało obce – guzik – po usunięciu; zdjęcie 8. Odleżyny na bocznych ścianach przełyku.
Przypadek 3
Dziewczynka (AK), wiek 3,5 roku.
Dziewczynka przyjęta w trybie nagłym po połknięciu nieznanego ciała obcego (dziecko nie potrafiło określić przedmiotu, jaki połknęło). Badanie RTG wykazało obecność metalicznego, nieregularnego ciała obcego tkwiącego w odźwierniku (zdjęcie 9–10). Ze względu na nieznany charakter ciała obcego zdecydowano się wykonać badanie endoskopowe.
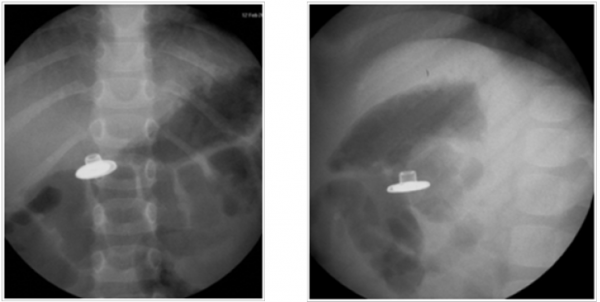
Od lewej: zdjęcie 9. Niezidentyfikowane metaliczne ciało obce tkwiące w odźwierniku – zdjęcie AP; zdjęcie 10. Niezidentyfikowane metaliczne ciało obce tkwiące w odźwierniku – zdjęcie boczne.
W czasie endoskopii zidentyfikowano ciało obce – metalowy guzik od ubrań dżinsowych (zdjęcia 11–13). Zmiana pozycji pacjentki powodowała swobodne przemieszczanie się ciała obcego w żołądku. Guzik uchwycono siatką Rotha i bez trudu usunięto z żołądka. Kontrola nie wykazała urazu błony śluzowej żołądka ani przełyku.
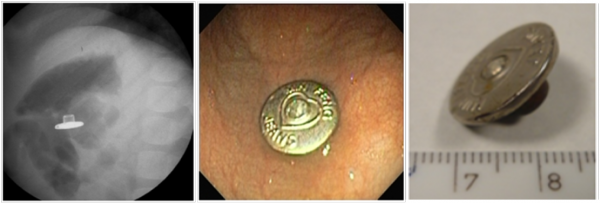
Od lewej: zdjęcie 11. Ciało obce – guzik – w dnie żołądka; zdjęcie 12. Ciało obce – guzik – na krzywiźnie większej; zdjęcie 13. Guzik po usunięciu.
Przypadek 4
Dziewczynka (LK), wiek 4 lata.
Dziewczynka przyjęta w trybie nagłym po połknięciu metalowej kłódki. Przy przyjęciu dziecko niespokojne, płaczące, z zaburzeniami połykania. W badaniu RTG ciało obce – metalowa kłódka na wysokości obojczyków (zdjęcia 14–15). Zakwalifikowana do zabiegu endoskopowego usunięcia ciała obcego. Ze względu na rozmiary i położenie ciała obcego oraz duże ryzyko urazu z perforacją przełyku i krwawieniem zabieg wykonywano na bloku operacyjnym w obecności zespołu chirurgicznego.
Dziecko zaintubowano dotchawiczo. W czasie intubacji nie było widać ciała obcego. W laryngoskopie i pod kontrolą RTG podjęto nieudane próby uchwycenia przedmiotu kleszczykami Magille’a. Następnie wprowadzono endoskop, uwidaczniając ciało obce wypełniające całe światło przełyku na głębokości około 15 cm od siekaczy. Przeprowadzenie aparatu obok przedmiotu było niemożliwe. Wprowadzono pętlę diatermiczną i po licznych próbach uchwycono przedmiot w połowie jego osi długiej. W trakcie wyciągania przedmiot ustawiał się skośnie, co uniemożliwiało jego przeciągnięcie przez górny zwieracz przełyku. W trakcie manipulacji przedmiot został uruchomiony i przesunął się do środkowej części przełyku, gdzie było więcej miejsca do manewrowania narzędziami. Ponownie założono pętlę. Udało się zarzucić ją na proksymalny koniec osi długiej i uzyskać bardziej osiowe przesuwanie się przedmiotu. Przedmiot wyciągnięto do gardła, skąd anestezjolog usunął kłódkę kleszczykami (zdjęcie 16).
Kontrola wykazała obecność linijnych urazów śluzówki przełyku proksymalnie od około 20 cm od siekaczy. Nie stwierdzono cech perforacji.
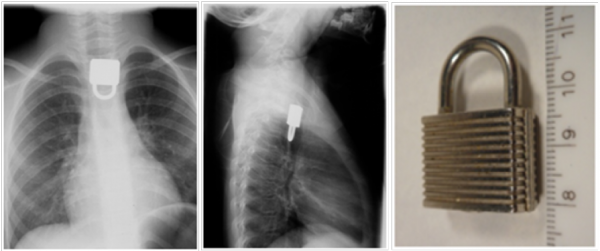
Od lewej: zdjęcie 14. Ciało obce – kłódka – na wysokości obojczyków, zdjęcie AP; zdjęcie 15. Ciało obce – kłódka – na wysokości obojczyków, zdjęcie boczne; zdjęcie 16. Ciało obce – kłódka – po usunięciu.
Przypadek 5
Chłopiec (PB), wiek 9 lat.
Pacjent z cukrzycą, padaczką i zaburzeniami zachowania przyjęty po połknięciu metalowego klucza. Na zdjęciu RTG klucz w żołądku (zdjęcie 17). Ze względu na wielkość ciała obcego zdecydowano na jego endoskopowe usunięcie w trybie planowym na bloku operacyjnym.
Klucz uchwycono koszyczkiem Dormia i usunięto (zdjęcie 18). Kontrola wykazała powierzchowny uraz śluzówki żołądka i okolicy krtani.

Od lewej: zdjęcie 17. Ciało obce – klucz – w żołądku; zdjęcie 18. Klucz po usunięciu.
Przypadek 6
Chłopiec (HŚ), wiek 6 lat.
Chłopiec przyjęty po połknięciu pęku kluczy na metalowej obrączce. Przy przyjęciu pacjent bez dolegliwości. W badaniu RTG pęk kluczy w żołądku (zdjęcie 19). Zaplanowano wykonanie rutynowego badania endoskopowego z usunięciem ciała obcego w żołądku, ale kontrola RTG wykonana przed znieczuleniem wykazała przemieszczenie się ciała obcego poza żołądek.
Wprowadzono dietę bogatoresztkową oraz leki przyspieszające perystaltykę i pacjenta wypisano do domu z zaleceniem zgłoszenia się, jeżeli w ciągu 3 dni klucze nie zostaną wydalone drogą naturalną.
Pacjent nie zgłosił się więcej na kontrolę.
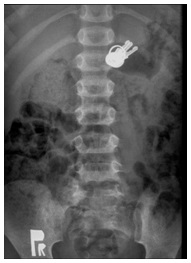
Zdjęcie 19. Pęk kluczy w żołądku.
Przypadek 7
Chłopiec (PJ), wiek 16 lat.
Pacjent z zaburzeniami psychiatrycznymi. Przyjęty po celowym połknięciu metalowego drutu (był to kolejny przypadek połknięcia ciała obcego, poprzednio pacjent połknął wyprostowany spinacz biurowy – drut średnicy około 1 mm i długości około 12 cm). W badaniu RTG widoczny metalowy cień podłużny w rzucie dolnego przełyku i żołądka (zdjęcie 20).
Wykonano gastroskopię, uwidaczniając w dolnej części przełyku koniec drutu (zdjęcie 21). Pochwycono go kleszczykami typu „szczurzy ząb” i koniec wyciągnięto do gardła. Ze względu na bardzo dużą sztywność drutu (zdjęcia 22–23) usunięcie go z przełyku wymagało odchylenia głowy i użycia kleszczyków Magille’a. Kontrola nie wykazała urazu.
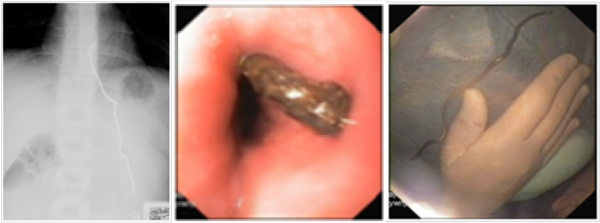
Od lewej: zdjęcie 20. Ciało obce – drut – w rzucie dolnego przełyku i żołądka; zdjęcie 21. Koniec drutu widoczny w dolnej części przełyku; zdjęcie 22. Drut po usunięciu.

Zdjęcie 23. Drut po usunięciu.
Przypadek 8
Dziewczynka (RK), wiek 10 lat.
Dziewczynka przyjęta do szpitala w dziewiątej dobie po zakrztuszeniu się i połknięciu aparatu ortodontycznego, składającego się z plastikowej płytki środkowej oraz drucianych zaczepów bocznych. Od chwili zdarzenia dziewczynka odczuwała ból w okolicy szyi oraz miała zaburzenia połykania, ale nie zgłaszała tego rodzicom. Rodzice zaniepokoili się faktem odmawiania przez dziecko przyjmowania pokarmów stałych.
Badanie RTG wykazało obecność metalicznych zaczepów aparatu ortodontycznego tkwiących powyżej obojczyków (zdjęcie 24). Na zdjęciu skośnym końce zaczepów wydawały się wychodzić poza granice ściany przełyku (zdjęcie 25). Na zdjęciu kontrastowym widoczny był śladowy wyciek kontrastu poza światło przełyku.
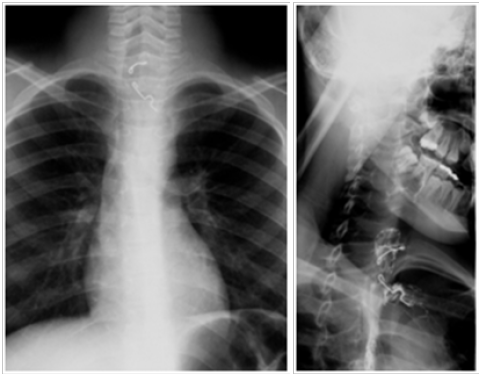
Od lewej: zdjęcie 24. Ciało obce – aparat ortodontyczny – tkwiące w górnej części przełyku, zdjęcie AP; zdjęcie 25. Ciało obce – aparat ortodontyczny – tkwiące w górnej części przełyku, końce wydają się wystawać poza ścianę przełyku, zdjęcie skośne.
Dziecko zakwalifikowano do zabiegu endoskopowego w trybie pilnym. Ze względu na wysokie ryzyko powikłań (perforacja i krwawienie) zabieg wykonywano na bloku operacyjnym w obecności zespołu chirurgicznego i po zabezpieczeniu krwi i podaniu profilaktyki antybiotykowej.
W czasie endoskopii ciało obce uwidoczniono tuż poniżej górnego zwieracza przełyku. Duży obrzęk tkanek uniemożliwiał uzyskanie zadowalającej widoczności, ale od strony lewej można było stwierdzić perforację przełyku wywołaną przez wbicie się końca aparatu w ścianę przełyku. Po stronie prawej widoczne było linijne, drążące owrzodzenie. Dostępne fragmenty aparatu ortodontycznego były obłe i uniemożliwiały złapanie aparatu jakimkolwiek narzędziem endoskopowym lub kleszczykami Magille’a.
Usunięto endoskop. Na endoskop założono overtube z drenu poliuretanowego o średnicy zewnętrznej 13 mm i długości około 15 cm. Endoskop wprowadzono ponownie, uwidaczniając ciało obce. Utrzymując stale widoczność ciała obcego, na końcówkę aparatu zsunięto overtube do wysokości ciała obcego. Osunięto aparat z overtube. Przez overtube wsunięto kleszcze chirurgiczne, którymi udało się uchwycić fragment aparatu ortodontycznego. Z dużym oporem udało się przesunąć ciało obce i overtube około 1 cm w kierunku jamy ustnej, po czym kleszcze ześlizgnęły się z ciała obcego.
Przez overtube założono endoskop. Stwierdzono, że ciało obce zmieniło swoje położenie z uwidocznieniem się fragmentu metalowego zaczepu, za który można było złapać szczypcami typu „szczurzy ząb”. W ten sposób z dużym oporem udało się przesunąć aparat ortodontyczny oraz overtube o kolejne 2 cm, do miejsca, w którym fragment aparatu ortodontycznego był już widoczny w laryngoskopie i z którego z koniecznością użycia dużej siły usunięto go przy pomocy szczypiec chirurgicznych.
Kontrola endoskopowa wykazała rozdarcie ściany przełyku na odcinku od 11 do 16 cm od siekaczy. Poniżej przełyk był prawidłowy. Endoskop wprowadzono do żołądka. W żołądku pozostawiono prowadnik, który po wycofaniu endoskopu wyprowadzono przez nos. Po prowadniku założono sondę nosowo-żołądkową. Przez drugi kanał nosowy założono dren Reploga ze stałym odsysaniem treści ślinowej z gardła i górnego przełyku.
Przez 2 tygodnie stosowano żywienie pozajelitowe.
Kontrola radiologiczna wykonana po 3 tygodniach nie wykazała zmian pourazowych w górnej części przełyku. Kontrola endoskopowa wykonana po 3 miesiącach od połknięcia aparatu nie wykazała zwężenia w tej okolicy.
Komentarz:
Wybrane przypadki pokazują możliwą różnorodność problemów, jakie endoskopista może napotkać w tej grupie pacjentów. Są to:
1. Lokalizacja ciała obcego:
W przypadkach 1, 2, 4 i 8 ciało obce było zlokalizowane w przełyku. Przełyk ma cienką ścianę i z tego powodu ciała obce w tej lokalizacji powinny być usuwane w trybie pilnym.
- W przypadku 7 ryzyko urazu perforacji przełyku wydawało się stosunkowo niewielkie, ale ucisk ostrego końca połkniętego drutu mógł spowodować przedziurawienie ściany żołądka, dlatego w tym przypadku również zabieg powinien być wykonany w trybie nagłym.
- U pacjentów 3, 5 i 6 ciało obce znajdowało się w żołądku i nie zagrażało pacjentowi, z tego powodu zabieg można było wykonać w trybie planowym po odpowiednim przygotowaniu pacjenta. Część ciał obcych może samoistnie opuścić żołądek i być wydalona drogą naturalną (przypadek 6).
2. Rodzaj ciała obcego:
Połykane ciała obce mają różną wielkość i kształty. W omawianej grupie wymiary ciał obcych wahały się od około 1,5 cm do prawie 20 cm. Ciała obce o obłych kształtach zwykle nie stanowią zagrożenia dla pacjenta, o ile nie utkwią w przełyku, są jednak trudniejsze do uchwycenia narzędziami endoskopowymi. Nieregularny kształt i nierówna powierzchnia zwykle ułatwiają uchwycenie ciała obcego kleszczykami, pętlą lub koszyczkiem, ale wystające części mogą powodować uszkodzenia śluzówki w czasie przeciągania ciała obcego przez wpust lub przełyk. Z tego powodu duże ciała obce o nieregularnych lub ostrych krawędziach można uznać za ciała obce potencjalnie niebezpieczne dla pacjenta.
3. Ustalenie wskazań do usunięcia ciała obcego:
- Nie każde ciało obce wymaga usunięcia. W przypadku nr 6 ciało obce przepasażowało się samoistnie i pacjent nie wymagał żadnej kontroli.
- Niezwłocznie powinny być usuwane ciała obce zalegające w przełyku oraz ciała obce o ostrych krawędziach lub o innych cechach potencjalnie zagrażających pacjentowi.
4. Sposób usunięcia ciała obcego:
Usunięcie niektórych ciał obcych może być trudne technicznie i skutkować poważnymi powikłaniami. W prezentowanej grupie pacjentów nr 4 i 8 uznano za przypadki o podwyższonym ryzyku i zdecydowano się przenieść zabieg z pracowni endoskopowej na blok operacyjny. Podwyższone ryzyko wynikało z rozmiarów, kształtu oraz lokalizacji ciała obcego.
Autorzy:
Klinika Gastroenterologii Hepatologii i Zaburzeń Odżywiania, Instytut „Pomnik – Centrum Zdrowia Dziecka”: Marek Woynarowski, Maciej Dądalski, Mikołaj Teisseyre, Wioletta Wojno
