Trichobezoar
Dwunastoletnia dziewczynka (GP), u której od kilku miesięcy występowały bóle w nadbrzuszu i pogorszenie apetytu. Dolegliwości miały tendencje do nasilania się i dodatkowo dołączyły do nich wymioty treścią pokarmową po każdym obfitym posiłku. Nie obserwowano zaburzeń rytmu wypróżniania ani domieszek patologicznych w stolcu. Wywiad rodzinny w kierunku chorób przewodu pokarmowego oraz nowotworowych – ujemny.
Z powodu powyższych dolegliwości dziewczynkę hospitalizowano w szpitalu rejonowym, gdzie w badaniu palpacyjnym jamy brzusznej stwierdzono twardy, nieprzesuwalny guz o średnicy 8–10 cm zlokalizowany w nad- i śródbrzuszu. Zmiana była niebolesna i wyraźnie modelowała powłoki ciała. Guz uwidoczniono w badaniu USG jako litą zmianę o wymiarach 112 × 79 × 76 mm w lewym śródbrzuszu. U dziewczynki stwierdzono dodatkowo niskorosłość i niedobór masy ciała oraz mnogie wyrośla kostno-chrzęstne (choroba Olliera). W badaniach laboratoryjnych bez odchyleń od normy.
Dziewczynkę z rozpoznaniem guza w jamie brzusznej skierowano do Kliniki Onkologii IP – CZD, gdzie wykonano tomografię komputerową jamy brzusznej, która wykazała obecność kulistych tworów o średnicy 53 mm i 43 mm w poszerzonym żołądku i dwunastnicy. Na podstawie tego badania wysunięto podejrzenie bezoaru i wykonano gastroskopię, podczas której w żołądku stwierdzono duży (średnicy przynajmniej 3–4 cm) podłużny trichobezoar sięgający daleko do dwunastnicy (zdjęcie 1).
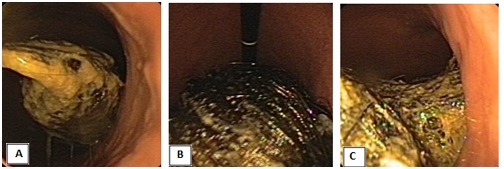
Zdjęcie 1. Obraz endoskopowy bezoara w świetle żołądka:
A – Widok z okolicy podwpustowej – koniec bezoara pokryty resztkami pokarmowymi.
B – Widok w inwersji – widoczna struktura trichobezoara.
C – Widok z okolicy kąta żołądka – bezoar układa się w kształcie odlewu żołądka.
Próby rozkawałkowania i wyciągnięcia bezoaru okazały się nieskuteczne i dziecko zakwalifikowano do zabiegu chirurgicznego. W Klinice Chirurgii IP – CZD pacjentka miała wykonaną laparotomię, w trakcie której usunięty został bezoar. Przebieg pooperacyjny powikłany został ropnym zapaleniem otrzewnej. Zadecydowano o rewizji operacyjnej, podczas której ewakuowano ropną treść oraz usunięto wyrostek robaczkowy. W stanie ogólnym dobrym pacjentka została wypisana do domu.
Komentarz:
Etiologia słowa bezoar wywodzi się z arabskiego ,,bazahr’’ lub perskiego ,,padzahr’’ i oznacza substancję, którą średniowieczni alchemicy uważali za swego rodzaju antidotum na trucizny. Kres wiary w lecznicze możliwości bezoarów sięga XVIII wieku. Wtedy też po raz pierwszy, w 1779 r., podczas sekcji Budamet opisał obecność trichobezoaru w żołądku człowieka.
Trichobezoary, czyli guzy włosiane, stanowią rzadko występującą formę ciała obcego w przewodzie pokarmowym. W większości przypadków występują u młodych dziewcząt. Zwykle lokalizują się w żołądku, jednakże mogą rozciągać się przez dwunastnicę aż po jelito czcze, kręte czy nawet okrężnicę. Taka postać przyjęła w literaturze wdzięczną nazwę zespołu Roszpunki – od imienia głównej bohaterki jednej z baśni braci Grimm.
Specyficzną przyczyną powstawania trichobezoarów jest zaburzenie kompulsywne o charakterze trichotillomanii objawiające się nawykowym wyrywaniem włosów oraz towarzyszącą mu trichofagią. U opisywanej pacjentki nie stwierdzono zaburzeń psychiatrycznych, dziewczynka nieświadomie zjadała końcówki włosów, które brała do ust.
Objawy wynikające z obecności bezoarów w świetle przewodu pokarmowego są niespecyficzne. Bezoary małej wielkości są zwykle bezobjawowe. Większe guzy mogą powodować bóle brzucha, nudności, wymioty, utratę łaknienia, uczucie sytości oraz ubytek masy ciała. Bezoary o znacznych rozmiarach są zwykle wykrywane w badaniu przedmiotowym jako wyczuwalne guzy mogące sugerować proces nowotworowy. Z takim właśnie podejrzeniem pacjentka była kierowana do ośrodka referencyjnego. Wreszcie – w rzadkich przypadkach bezoary powodują niedrożność przewodu pokarmowego i jego perforację.
Częściej jednak bezoar wykrywa się, wykonując badanie endoskopowe przewodu pokarmowego. Dodatkową zaletą tego badania jest fakt, iż umożliwia odróżnienie bezoaru od nowotworu oraz stwarza szanse rozkawałkowania bezoaru i usunięcia go, zwłaszcza w przypadku jego małych rozmiarów. Z kolei duże, twarde bezoary, nie dające się defragmentować endoskopowo wymagają leczenia operacyjnego. Opisywany przypadek stanowi przykład takiego postępowania.
Bibliografia:
1. Gorter R.R., Kneepkens C.M.F., Mattens E.C.J.L., Aronson D.C., Heij H.A.: Management of trichobezoar: case report and literature review, [w:] „Pediatric Surgery International”, 2010 May; 26 (5), ss.: 457–463.
2. Harikumar R., Kumar S., Kumar B., Balakrishan V.: Rapunzel syndrome: a case report and review of literature, [w:] „Tropical Gastroenterology”, 2007 Jan–Mar; 28 (1), ss.: 37–38.
3. Poniewierka E., Arlukiewicz-Fajkiel A. et al.: Bezoars – classification, diagnosis, treatment, [w:] „Polish Gastroenterology”, 2008, 15 (4), ss.: 265–268.
4. Taczalska A., Nowosławska-Łuniewska K., Koziarkiewicz M., Pawlak P., Piaseczna-Piotrowska A.: Bezoars – diagnostic problems based on own observations and literaturę review, [w:] „Developmental Period Medicine”, 2013, XVII, 3.
Autorzy:
- Warszawski Uniwersytet Medyczny, Studenckie Koło Naukowe przy Klinice Gastroenterologii, Heopatologii, Zaburzeń Odżywiania i Pediatrii IP – CZD: Patryk Lipiński
- Pracownia Diagnostyki Gastroenterologicznej IP – CZD: Marek Woynarowski
Maj 2015
