Złośliwy guz z osłonek nerwów obwodowych zlokalizowany w trzonie żołądka
W czasie rutynowego badania lekarskiego u czternastomiesięcznego prawidłowo rozwijającego się i nie prezentującego żadnych objawów klinicznych chłopca stwierdzono znacznego stopnia powiększenie wątroby (dolny brzeg wyczuwalny 9 cm poniżej łuku żebrowego). Badania diagnostyczne USG i CT wykazały obecność guza wątroby o wielkości 80 × 100 mm zajmującego VIII, VII, V i IV segment wątroby oraz niedrożną żyłę główną dolną od spływu żył wątrobowych do ujścia naczyń nerkowych. Badanie patomorfologiczne materiału uzyskanego w czasie biopsji guza wykazało utkanie hepatoblastoma typu embrionalnego.
Zastosowano chemioterapię według protokołu SIOPEL 4 HB HR. Chory otrzymał 3 bloki A. Podczas jednego z bloków wystąpiły objawy ospy wietrznej i nie podano 1 dawki doxorubicyny. Po trzech miesiącach wykonano kontrolne CT jamy brzusznej i klatki piersiowej, które wykazało częściową regresję guza (wymiary 50 × 40 mm) oraz obecność 2 mogących odpowiadać zmianom wtórnym ognisk wielkości 5 i 6 mm w 6 segmencie prawego płuca. Wobec takich wyników podjęto decyzję o wydłużeniu chemioterapii o dodatkowy blok B wg protokołu SIOPEL 4. W trakcie kontynuowania chemioterapii wystąpiły powikłania w postaci głębokiej aplazji szpiku oraz ciężkiego zapalenia jamy ustnej wymagającego częściowego żywienia pozajelitowego.
Po uzyskaniu poprawy stanu ogólnego pacjenta i parametrów hematologicznych chirurgicznie usunięto zmiany guzowate z prawego płuca. Badanie patomorfologiczne tych zmian wykazało ziarniniakowy naciek zapalny z martwicą serowatą w centrum i jednocześnie wykluczyło charakter metastatyczny. Kontynuowano chemioterapię (blok B według protokołu SIOPEL 4), uzyskując redukcję stężenia AFP (z 566,37 do 152,37), jednak bez zmniejszenia się wymiarów guza w badaniu CT. Z tego powodu zdecydowano się na prawostronną hemihepatektomię z usunięciem płata ogoniastego i pęcherzyka żółciowego. Trzy miesiące później stwierdzono torbiel rzekomą dróg żółciowych. Torbiel zespolono z jelitem cienkim metodą ROUX-Y, pozostawiając jednocześnie własne drogi żółciowe pacjenta.
Po zabiegu występowały częste zakażenia dróg żółciowych, które wymagały przewlekłych antybiotykoterapii (Cefuroksym, Bactrim, Ciprofloksacyna, Tienam). Z tego powodu 19 miesięcy od wykonania zespolenia usunięto zwłókniałą, luźno ułożoną i niewykazującą połączenia z wątrobą wstawkę jelitową i zespolono jelito koniec do końca. Uzyskano zmniejszenie częstości zakażeń dróg żółciowych. Kontrolne badania (scyntygrafia dróg żółciowych, USG z Dopplerem żyły wrotnej) były prawidłowe.
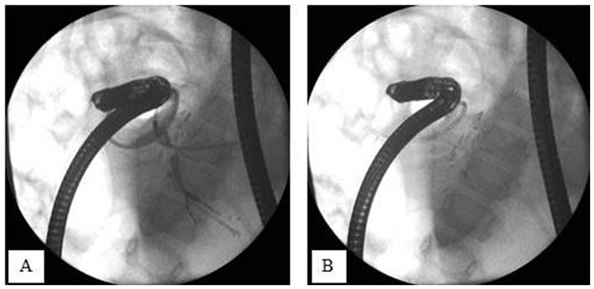
Po pewnym czasie pacjent zaczął odczuwać wzmożony świąd skóry, obserwowano narastanie poziomu GGTP (693 U/l) oraz Alt (139 U/l). Diagnostyka różnicowa wykluczyła zakażenia wirusami hepatotropowymi, autoimmunizacyjne zapalenie wątroby oraz niedobór a1AT. Wykonano ECPW, stwierdzając prawidłową brodawkę Vatera (zdjęcie 1A) oraz krytyczne zwężenie przewodu wątrobowego lewego, w miejscu przejścia przewodu wątrobowego wspólnego w wątrobowy lewy z poszerzeniem pnia głównego przewodu żółciowego płata lewego. Wykonano sfincterotomię (zdjęcie 1B), jednak pomimo zastosowania kilku narzędzi (cewnik, rozszerzadło 6 Fr, balon ciśnieniowy 4 mm, cewnik i rozszerzadło stopniowane 4-5-7 Fr) nie uzyskano przejścia przez opisane zwężenie lewego przewodu wątrobowego.
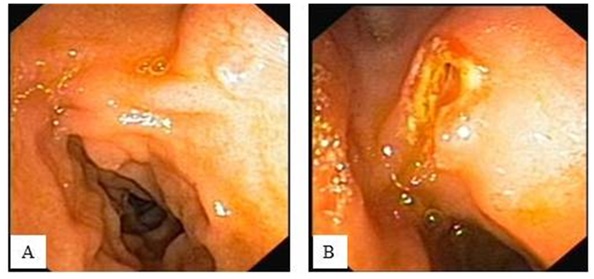
Zdjęcie 1. Obraz endoskopowy: A – prawidłowa brodawka Vatera; B – brodawka po sfincterotomii.
Po tygodniu wykonano zabieg poszerzenia zwężenia metodą rendez-vous, (jednoczasowy zabieg przezskórny i endoskopowy). W linii pośrodkowej ciała nakłuto lewy przewód wątrobowy i zakontrastowano poszerzone drogi żółciowe w lewym płacie do miejsca zwężenia w przewodu wątrobowego wspólnego na wysokości widocznego klipsa po leczeniu operacyjnym. Zwężenie pokonano prowadnicą, którą przeprowadzono dalej do dwunastnicy. Koniec prowadnicy uchwycono endoskopem i wyprowadzono przez usta pacjenta. Po tak założonej prowadnicy wprowadzono rozszerzadło 8,5 Fr a następnie protezę (8,5 Fr 9 cm) Uzyskano sprawny spływ żółci do dwunastnicy oraz spadek poziomu GGTP i ALT.
Chłopiec nie zgłaszał dolegliwości, ale po 4 miesiącach od założenia protezy wzrosła aktywność GGTP do 153 U/l oraz ALT do 583 U/l. Wykonano badanie ECPW, stwierdzając przemieszczenie się protezy do dwunastnicy (zdjęcie 2) a zdjęcie RTG wykazało wysunięcie się końca protezy poza linię szwów, która poprzednio wyznaczała miejsce zwężenia (zdjęcie 3A).
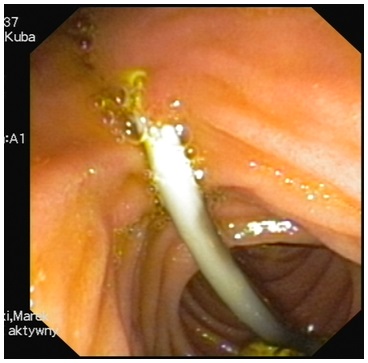
Zdjęcie 2. Obraz endoskopowy: proteza żółciowa wysunięta z dróg żółciowych.
Protezę usunięto. Zakontrastowano drogi żółciowe, stwierdzając zwężenie lewego przewodu wątrobowego wspólnego, ale bez ewidentnego poszerzenia dróg żółciowych powyżej (zdjęcie 3B). Założono protezę 7 Fr 9 cm długości (zdjęcia 3C-4). Po zabiegu uzyskano stopniowy spadek wskaźników cholestazy.
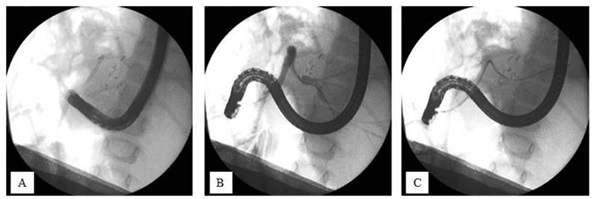
Zdjęcie 3. Obraz radiologiczny:
A – Proteza żółciowa wysunięta do dwunastnicy z proksymalnym końcem poza zwężeniem dróg żółciowych.
B – Zakontrastowany przewód wątrobowy wspólny i drogi żółciowe lewego płata.
C – Proteza założona do lewego przewodu żółciowego zapewniająca pełny drenaż kontrastu.
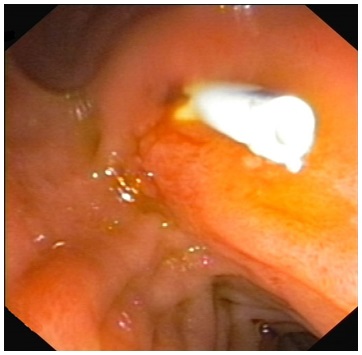
Zdjęcie 4. Obraz endoskopowy: proteza żółciowa tkwiąca w brodawce Vatera.
Kolejne kontrolne badanie ECPW wykonano po 4 miesiącach. Pacjent nie zgłaszał dolegliwości, ALT i GGTP wynosiły odpowiednio 119 U/l i 85 U/l, poziom kwasów żółciowych nieznacznie przekraczał normę. Podczas badania usunięto poprzednio założoną protezę. Po podaniu kontrastu stwierdzono zagięcie na granicy przewodu żółciowego wspólnego, przewodu wątrobowego wspólnego oraz nieposzerzone drogi wewnątrzwątrobowe (zdjęcie 5A). Założono i wypełniono do średnicy 9 mm balon, który przeciągnięto przez brodawkę, nie uzyskując złogów. Założono protezę 9 cm 7 Fr powyżej zagięcia przewodu, uzyskując sprawny odpływ kontrastu (zdjęcie 5B).
Zdjęcie 5. Obraz radiologiczny:
A – Zagięcie na granicy przewodu żółciowego wspólnego i wątrobowego wspólnego bez poszerzenia dróg wewnątrzwątrobowych.
B – Proteza założona poza zagięcie zapewniająca prawidłowy odpływ żółci.
Chłopiec pozostaje pod stałą kontrolą, czuje się dobrze i ma prawidłowe wyniki badań.
Komentarz:
Nowotwory o typie hepatoblastoma są wykrywane przed ukończeniem 3. roku życia, część z nich bardzo wcześnie, dlatego przypuszcza się, że ich rozwój rozpoczyna się już w życiu płodowym. Często są związane z zespołem Widemana–Beckwitha, zespołem gruczołowej polipowatości rodzinnej (AFP), hemihiperplazji, wcześniactwem. Mają związek z zakażeniami wirusowymi wątroby, ponieważ częściej występują na terenach, gdzie te zakażenia są powszechniejsze, z zespołem Alagila. Są to nowotwory skąpoobjawowe, najczęściej wykrywane z uwagi na efekt masy guza – zniekształcenie powłok brzusznych, uciskanie sąsiednich narządów i objawy z tym związane. Stwierdzane przypadkowo najczęściej podczas rutynowego badania palpacyjnego lub USG wykonywanego z innego powodu. Mogą powodować bóle brzucha, wymioty, nudności, utratę apetytu i masy ciała, zażółcenie powłok i białkówek.
Leczenie jest uzależnione od stopnia zaawansowania, stanu ogólnego dziecka, naciekania sąsiednich narządów, zwłaszcza naczyń. Ważny jest czas postawienia diagnozy – im wcześniej i szybciej podjęte zostanie leczenie, tym lepsze da efekty. Terapię adjuwantową stosuje się jako leczenie skojarzone, a w przypadku dużych zmian naciekających okoliczne narządy, zwłaszcza naczynia krwionośne, istnieje możliwość terapii neoadiuwantowej. Hepatoblastoma może dawać przerzuty, najczęściej do płuc, leczenie operacyjne podejmuje się bez względu na ich obecność. Nowotwór ten jest wskazaniem do transplantacji wątroby i stanowi około 7.5% wskazań do przeszczepu tego narządu. Nawroty najczęściej występują w pierwszych 2 latach po leczeniu. 80% dzieci przeżywa 20 lat.
Opisany powyżej przypadek świadczy o wysokim stopniu trudności zabiegu hepatektomii z możliwością wystąpienia wielu powikłań. Obrazuje, jaki wpływ na te powikłania ma utrzymanie prawidłowej drożności dróg żółciowych.
Autorzy:
- Oddział Pediatrii, Szpital Specjalistyczny im. J. Śniadeckiego w Nowym Sączu: Rafał Boczarski
- Klinika Gastroenterologii Hepatologii i Zaburzeń Odżywiania Instytutu „Pomnik – Centrum Zdrowia Dziecka”: Marek Woynarowski
Czerwiec 2014
